“Truyền 60 lít máu cứu sống một sản phụ”: Cuộc chiến chống lại tử thần
Các bác sĩ Bệnh viện Bạch Mai làm nên điều thần kỳ: cứu sống bệnh nhân đối mặt với 99% nguy cơ tử vong. Bệnh nhân này được truyền tới 60 lít máu và chế phẩm máu để giữ lại tính mạng, điều chưa từng có tại nhiều bệnh lớn trên cả nước.
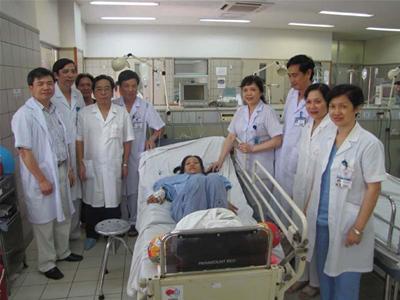 |
| Sau một tháng điều trị tích cực |
Có hơn 25 năm làm việc tại Bệnh viện Bạch Mai, nhưng đây là lần đầu tiên bác sĩ TS Nguyễn Gia Bình - Trưởng khoa Điều trị Tích cực (Bệnh viện Bạch Mai) gặp một bệnh nhân rơi vào tình trạng sức khỏe suy kiệt, suy nhiều tạng như bệnh nhân Trang.
Ngày 31/5, chị Trang vào Bệnh viện Phụ sản T.Ư sinh mổ thai 40 tuần do vỡ ối sớm và thai to. Chị Trần Thị Thu Trang ở Phủ Doãn (Hà Nội), tên bệnh nhân đặc biệt, sinh một bé trai nặng 3,7kg.
Khoảng sáu tiếng sau ca sinh mổ, gia đình đột ngột được thông báo chị Trang phải mổ lần hai do chảy máu ào ạt, các bác sỹ đã phải cắt tử cung hoàn toàn, thắt mạch máu nuôi tử cung để hạn chế chảy máu, đặt dẫn lưu ổ bụng và dẫn lưu vết mổ.
| Khoảng 60 lít máu và chế phẩm từ máu, tương đương gần 250 người hiến máu đã được huy động để truyền cho bệnh nhân nhằm bù lượng máu, các yếu tố đông máu đã mất và loại dần lượng Bilirubin, không để bệnh nhân rơi vào tình trạng hôn mê. |
Diễn biến bệnh tiếp tục xấu đi, máu truyền vào nhưng không giữ lại được trong người bệnh nhân do rối loạn đông máu nặng. Máu chảy ra liên tục đỏ tươi qua các ống dẫn lưu dù đã liên tiếp được truyền khoảng sáu lít máu. Biến chứng chảy máu, rối loạn đông máu là một trong những nguyên nhân nguy hiểm và dễ tử vong nhất của tai biến sản khoa.
Đến năm giờ chiều 2/6, bệnh nhân Trang được chuyển từ Bệnh viện Phụ sản T.Ư tới Khoa Điều trị Tích cực (Bệnh viện Bạch Mai) trong tình trạng chảy máu nặng rối loạn đông máu nặng sau mổ đẻ, huyết áp không đo được, nhịp tim chậm dần, kèm theo có suy hô hấp, suy gan, suy thận nặng da và củng mạc mắt vàng, bụng chướng, đường huyết hạ, nhiễm trùng nặng. Các bác sĩ đánh giá khi đó nguy cơ tử vong đối với suy đa phủ tạng bệnh nhân là 99 phần trăm.
Một cuộc hội chẩn khẩn cấp giữa các giáo sư, bác sĩ nhiều kinh nghiệm thuộc các Khoa Điều trị Tích cực, Ngoại, Sản, Truyền nhiễm, Gây mê Hồi sức, Chẩn đoán Hình ảnh, Huyết học Truyền máu, Tiêu hóa, Dược của Bệnh viện Bạch Mai và Bệnh viện Phụ sản T.Ư được tiến hành dưới sự điều hành của Ban Giám đốc.
Liên tục 24/24 giờ bên cạnh bệnh nhân Trang có một bác sĩ và hai y tá theo dõi mọi thay đổi của các thông số trên máy móc theo dõi phát hiện sớm và xử trí kịp thời những diễn biến bất thường.
Bệnh nhân rơi vào trạng thái hôn mê, sự sống có lúc như dần tuột trôi trong sự cố gắng không ngừng nghỉ của các bác sĩ và nhân viên y tế Bệnh viện Bạch Mai.
Bệnh viện đã huy động toàn bộ các thiết bị hiện đại nhất như máy thở, máy lọc máu liên tục, máy lọc huyết tương, thận nhân tạo, gan nhân tạo, bơm điện, máy truyền dịch kèm theo một lượng lớn máu và các chế phẩm từ máu , thuốc vận mạch, kháng sinh để duy trì sự sống cho thận, tim, gan, phổi, não của bệnh nhân.
Đến ngày 10/6, bệnh nhân phải mổ lần ba, do tiếp tục bị chảy máu nhiều sau mổ. Các bác sĩ đã lấy ra hai khối máu tụ trong ổ bụng cầm máu kỹ tại các điểm chảy máu nhưng máu vẫn khó cầm và liên tục chảy ra từ các vết mổ. Lúc này diễn biến bệnh lại xấu đi và rất nguy hiểm khi máu lại chảy ngược vào trong ổ bụng tạo thành những khối máu tụ lớn trong ổ bụng.
Một ngày sau ca mổ thứ ba, bệnh nhân lại phải vào phòng mổ để được tiến hành ca phẫu thuật thứ tư. Các kết quả phẫu thuật cho thấy có rất nhiều các điểm chảy máu mới xuất hiện, các bác sỹ đã phải lấy khối máu tụ sau phúc mạc, khâu cầm máu bó mạch buồng trứng, rửa ổ bụng, đặt dẫn lưu, truyền dịch, dùng thuốc vận mạch để nâng huyết áp...
PGS-TS Nguyễn Thị Lan, Khoa Huyết học Truyền máu, nhận định chị Trang bị đông máu rải rác nội mạch nặng gây giảm yếu tố đông máu và thiếu máu trầm trọng. Khoảng 60 lít máu và chế phẩm từ máu, tương đương gần 250 người hiến máu đã được huy động để truyền cho bệnh nhân nhằm bù lượng máu, các yếu tố đông máu đã mất và loại dần lượng Bilirubin, không để bệnh nhân rơi vào tình trạng hôn mê.
TS Đặng Thị Kim Oanh- Khoa Tiêu hóa- Giảng viên Đại học Y Hà Nội, cho rằng, ngoài chảy máu, bệnh nhân Trang còn bị biến chứng đông máu nặng rải rác trong lòng mạch và tổn thương nhiều cơ quan, trong đó vàng da do tăng Bilirubin đã tấn công các tế bào gan làm men gan tăng, làm hủy hoại tế bào gan, tổn thương gan ngày một nặng thêm.
Để ngăn chặn chất độc làm tổn thương gan, một quyết định táo bạo và sáng suốt được các bác sĩ áp dụng. Đó là sử dụng gan nhân tạo, một kỹ thuật rất khó phối hợp với truyền máu, truyền kháng sinh và bổ sung dinh dưỡng.
Không phụ công sức của các bác sĩ, ngay sau khi áp dụng kỹ thuật nói trên lượng Bilirubin giảm, vàng da và củng mắt giảm, ổ bụng hết khối máu tụ, tình trạng nhiễm trùng, rối loạn đông máu giảm dần, các chỉ số sinh hóa dần trở về bình thường. Sức khỏe bệnh nhân hồi phục nhanh.
Ngày 8/7, sau hơn một tháng điều trị tích cực chị Trang đã được ra viện trong niềm vui của toàn thể bác sĩ Bệnh viện Mạch Mai, gia đình và bạn bè.
TS Nguyễn Tân Sinh- Phó Trưởng Khoa Sản khẳng định, việc cứu sống bệnh nhân Trang là một kỳ tích, đòi hỏi sự phối hợp chặt, quyết đoán nhanh, sự tích cực của nhiều chuyên khoa.
TS Bình luôn nhắc tới tấm lòng của những người đã hiến máu nhân đạo. Nếu không có những người đã hiến một phần máu của mình cho bệnh viện thì tính mạng bệnh nhân Trang cũng không thể bảo toàn được cho dù trình độ của bác sĩ giỏi tới đâu.
TS Bình chia sẻ: “Cứu sống được bệnh nhân Trang là niềm vui của các bác sĩ, nhân viên y tế Bệnh viện Bạch Mai. Để làm được điều đó, tinh thần đồng đội đã được các bác sĩ và cán bộ y tế đặt lên hàng đầu, cùng với đó trình độ chuyên môn vững vàng, những quyết định xử trí kịp thời”.





